Environnement, beaucoup de lois mais un maigre bilan
Les lois se succèdent depuis l’élection d’Emmanuel Macron en 2017, mais le bilan du président de la République reste maigre...
Dès le début de la crise sanitaire de 2020, en tant que politistes, non familiers des questions épidémiques, mais maniant régulièrement des données sociales et mobilisant l’histoire sociale et l’analyse des politiques publiques, nous avons cherché à « penser le covid »1.
Il s’agissait aussi de ne pas céder à la panique ambiante et au discours dominant, discours qui, pour la première fois, dans une société libérale en temps de paix, a stigmatisé la pensée critique sous l’appellation générique de « complotisme ».
D’avril à septembre 2020, cet exercice a donné lieu à 6 articles – mis en ligne par la Revue politique et parlementaire – et à un court livre paru aux Presses universitaires de Grenoble.
En tous cas, on ne pourra pas nous reprocher une « lucidité a posteriori » puisque nous avons réduit au maximum les délais de publication afin de proposer au lecteur un éclairage original de l’actualité.
Ce nouveau texte reprend une partie de ces analyses et les actualise à travers quatre points principaux : la remise en perspective de la mortalité ; les interrogations marquant la gestion de la crise dès ses débuts ; l’analyse des données hospitalières ; la question du « désarmement » de la médecine de ville lié au choix d’un hospitalo-centrisme pour le moins problématique.
Nous sommes bien conscients que ces analyses ne sont pas sans risque, et d’abord pour leurs auteurs. Il aurait sans doute été plus aisé de parler de ceux qui parlent – dans un sens critique ou pas – de la crise sanitaire. Nous avons préféré livrer notre propre regard et proposer des perspectives qui, certes, restent à approfondir.
Nous voudrions encore indiquer que, comme l’a écrit le grand historien Pierre Goubert dans son Initiation à l’histoire de France (1984), « la sympathie de l’auteur va plus naturellement aux victimes qu’aux vainqueurs », ajoutant « qu’on veuille bien l’excuser : il essaie de rester honnête ». En ce sens, ce texte bref veut également rendre hommage à tous les médecins qui n’ont pas cédé à la panique ou aux injonctions des autorités, mais ont continué à accueillir et à soigner leurs patients.
L’importance – et la virulence – d’une épidémie se traduit d’abord par les morts qu’elle cause et non des « cas » (en majorité sans symptômes). Comprendre l’épidémie de covid-19 nous a donc conduits, dès son origine, à nous interroger sur l’évolution de la mortalité lors des dernières décennies, pour tenter de cerner l’importance relative et la singularité de l’événement en cherchant à le rapporter à des épisodes antérieurs comparables. Plus au fond, cela nous a conduit à retourner à l‘histoire des épidémies, laquelle a suscité, depuis lors, de nombreuses publications, mais tel n’était pas le cas au printemps 2020.
En réalité, on sait peu de choses des épisodes de surmortalité en France – avant 2020 – et jamais ces événements ne semblent avoir été remis en perspective. Ils sont toujours peu circonstanciés et, bien souvent, passés sous silence ou oubliés.
Dès le début de l’épidémie de covid-19, un point de comparaison a été évoqué : la grippe dite « espagnole » de 1918-19 (en fait d’origine sino-américaine). Elle aurait fait en France quelque 211 000 victimes : 145 000 à l’automne 1918, 66 000 dans les premiers mois de 1919 (Darmon, 2000). Cela entraîna la plus forte surmortalité depuis 1900, hors les pertes dues aux guerres. La France comptait à l’époque 39 millions d’habitants. Rapportés à la population actuelle (67 millions), cela fait donc l’équivalent de 363 000 morts (211 / 39 * 67). Sur un semestre (la durée de cette grippe en France), cela représente cinq fois plus de décès qu’en a causé l’épidémie de covid-19 en 2020. Mais il n’est pas souhaitable de faire remonter l’analyse antérieurement à 1945 car une partie de la mortalité – importante – de cette époque est due aux guerres et à un état moins avancé de la médecine, ce qui fausse la comparaison.
Outre la grippe « espagnole », les médias ont évoqué également les grippes dites « asiatique » (1957) et de « Hong Kong » (1969-1970). Pour 1957, certains ont avancé le nombre de 100 000 morts (Coquaz, 2020), mais ce chiffre ne se retrouve pas dans les données mensuelles de mortalité publiées par l’Insee ou l’Ined. Le dernier trimestre de 1957 enregistre en réalité un surcroît de 19 000 décès comparé à la même période de 1956.
En revanche, la grippe de « Hong Kong » est à l’origine d’un pic de surmortalité très net, en France, en décembre 1969 et, dans une moindre mesure, en janvier 1970. Au total, sur ces deux mois, elle entraîna un surcroît de 32 000 décès dont 25 000 en décembre, ce qui reste le plus important épisode de surmortalité des années 1950 à 2020 inclus. En raisonnant à population égale – la France avait à l’époque 50 millions d’habitants contre 67 en 2020 –, il est incontestable que ce bref épisode de surmortalité a été plus important que celui produit par l’épidémie de covid-19 de mars-avril 2020 (voir le graphique 1).
Nous avons appliqué ce raisonnement – « à population égale » – aux années postérieures à 1945. Pour ces 75 dernières années, une dizaine de pics épidémiques sont nettement visibles, pour ne retenir que les principaux : ils correspondent aux années 1946, 1947, 1949, 1953, 1963, 1965 et 1969 (voir le graphique 1). Sur ce graphique, nous avons porté la mortalité totale de chaque mois rapportée à la population de 2020. En quelque sorte, ce sont les données brutes à partir desquelles on peut estimer la surmortalité, toute chose égale par ailleurs.
Graphique 1 : La mortalité mensuelle en France depuis 1946 rapportée à la population de 2020.
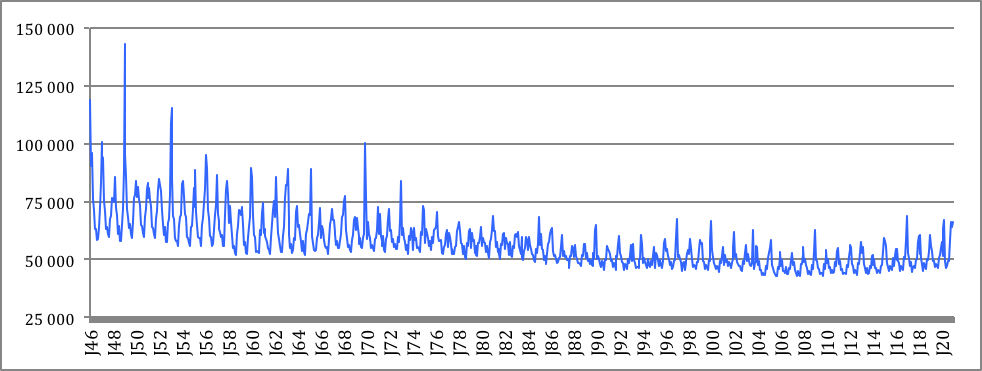
Lecture du graphique : données « à population égale ». La mortalité totale mensuelle est recalculée sur la base de la population en 2020, afin de comparer les « pics » de mortalité à population constante. Les étiquettes des abscisses correspondent au mois de janvier tous les 2 ans (J20 = janvier 2020).
Sources : Insee, Ined et nos calculs.
La tendance longue est double : gains en espérance de vie, qui se traduisent par une baisse de la mortalité jusque dans les années 2000, et réduction des pics de surmortalité hivernale surtout à partir des années 1970, avec une reprise à partir de 2015.
L’année 1949 est particulièrement remarquable avec 60 000 morts de plus (nombre réel et non recalculé sur la base de 2020) par rapport à 1948 et ces décès interviennent surtout en janvier (42 000 de plus par rapport à janvier 1948, soit presque un doublement de leur nombre) et, secondairement, en février. Cet événement et ses causes semblent oubliés aujourd’hui (et celui-ci n’a pas été redécouvert, ni commenté, en 2020). Il s’agit pourtant d’une sorte de « record » historique puisqu’on ne retrouvera plus une pareille surmortalité par la suite, même en 2020.
L’analyse qu’en fit la revue de l’Ined, Population, en 1950, n’est pas sans évoquer certains traits de la crise actuelle : « A priori, un tel excédent [de mortalité] d’hiver pourrait provenir de conditions climatiques plus mauvaises, mais comme 1948 et 1949 ont joui (…) d’hivers assez doux, il faut plutôt accuser l’épidémie de grippe de janvier. Cette observation ne veut évidemment pas dire que 56 000 personnes [le surcroît de mortalité pendant cet hiver selon l’Ined] sont mortes de la grippe ; 12 000 décès environ lui ont été imputés (…) par la statistique médicale. Mais l’augmentation du nombre de décès par maladies de l’appareil respiratoire d’origine non tuberculeuse, qui a accompagné ou suivi l’épidémie de grippe, doit être considérée en grande partie, comme une conséquence de celle-ci. On peut enfin penser que cette épidémie a hâté le décès de nombreux vieillards (…) » (Henry et Voranger, 1950).
Cette « grippe » (parfois qualifiée d’ « italienne »), particulièrement tueuse, dérivant en pneumonie fatale et s’attaquant aux plus âgés, parait presque prophétique lorsqu’on songe au covid-19 même si, bien sûr, le virus est différent et le contexte sanitaire et social n’est pas le même.
Les années 1950 et 1960 ont été également marquées par différents pics de mortalité pendant les mois d’hiver, liée à la grippe saisonnière. Celles de 1953 et 1963 ont causé le plus grand nombre de victimes avec, pour les mois concernés, 40 000 morts de plus que lors des mêmes périodes antérieures, et même 45 000 dans le cas de 1963 (en population courante… mais cela représente de 60 000 à 67 000 morts lorsque l’on rapporte ces chiffres à la population de 2020).
En 1953, cette surmortalité n’a pas fait l’objet d’analyses particulières, sauf à évoquer rapidement, dans la revue de l’Ined, un phénomène épidémique récurrent (Henry, 1955). Au passage, on remarque aussi que l’hiver 1954 – marqué par le célèbre appel de l’abbé Pierre –, ne se distingue pas particulièrement en termes de mortalité : « Un hiver rigoureux fait moins de victimes qu’une épidémie » lit-on simplement dans le bilan démographique établi par l’Ined pour 1954 (Henry, 1955).
En 1963, l’épidémie semble être également passée au second plan. La grève des mineurs, première mise en cause sérieuse du gaullisme institutionnel dans les classes populaires, polarise l’actualité et c’est elle qui a retenu toute l’attention des historiens. La souche de l’épidémie semble la même que celle de la grippe de 1957 et revenir régulièrement en France (si l’on en croit Le Monde du 30 décembre 1967).
Dans une perspective plus longue, comme le souligne une étude de l’Ined, « jusqu’à la fin des années 1960 chaque épidémie de grippe faisait directement 10 000 à 20 000 victimes et probablement pas loin du double si l’on considère l’ensemble des complications » (Meslé, 2010). Ce qui donne un excédent de 30 000 à 60 000 morts par rapport à la population de 2020.
A compter des années 1970, le développement de la prévention, fondée sur la vaccination, mais aussi sur « une meilleure prise en charge thérapeutique des complications » a permis de réduire sensiblement et durablement le nombre des décès (Meslé, 2010). Pendant plus de 40 ans, la mortalité liée à la grippe recule nettement. Certes, les épidémies ne disparaissent pas et engendrent toujours une surmortalité mais celle-ci paraît relativement contenue. Cependant, par idéologie, par imprévision et du fait de mesures d’économies, bêtement comptables, cette situation s’est retournée.
Les années 2000 sont d’abord marquées par un premier – et inédit – épisode de surmortalité, en août 2003, en lien avec la canicule qui sévit alors. Tandis que les pouvoirs publics semblent d’abord aveugles puis s’enfoncer dans le déni (Lagadec et Laroche, 2005), la mobilisation des urgentistes entraîne une prise de conscience de l’opinion (Pelloux, 2003). L’épisode a engendré quelque 16 000 décès supplémentaires (par rapport à août 2002). C’est le seul mois estival depuis 1946 qui soit caractérisé par un tel excédent de mortalité. D’autres épisodes caniculaires ont suivi – y compris durant l’été 2020 – mais, à ce jour, ils n’ont pas dépassé 1 000 ou 2 000 morts selon les données de l’Insee (et dans l’absolu ce n’est pas si négligeable).
Plus récemment, les bilans démographiques de 2015 et 2017 traduisent à leur tour une importante surmortalité grippale : au moins 11 000 morts de plus en février 2015 par rapport à février 2014 mais cette épidémie s’est développée sur neuf semaines, de janvier à mars 2015 et a engendré au total un surcroît de 24 000 décès. Il s’agit de l’épidémie de grippe la plus aiguë depuis celle de « Hong Kong » en 1969, avec « un impact relativement sévère chez les personnes de plus de 65 ans » (Insee, 2016).
En 2017, le mois de janvier est de nouveau marqué par des morts plus nombreuses, du fait de la nouvelle grippe saisonnière : elle cause quelque 14 000 décès supplémentaires en janvier 2017 par rapport à janvier 2016. Mais cette épidémie commence dès décembre 2016 et se développe sur trois mois, causant à son tour au moins 24 000 décès supplémentaires.
En 2018, un nouveau pic de mortalité, lié à la « grippe hivernale », selon l’Insee, marque le début de l’année, avec un surcroît de plus de 20 000 décès de décembre 2017 à mars 2018. L’Insee indique encore que cette épidémie « exceptionnellement longue » a « contribué au niveau élevé des taux de mortalité des personnes âgées » (Papon et Beaumel, 2019).
Trois épisodes sévères de grippe se sont donc succédé après une longue période de relative accalmie. La France s’était-elle installée dans la routine dans sa lutte contre ces épidémies ? A-t-elle baissé la garde en termes de prévention et, en particulier, de vaccination ? N’y a-t-il pas eu une dégradation dans la prise en charge des complications, les autorités sanitaires imposant le dogme « pas d’antibiotiques contre la grippe » et les urgences étant déjà débordées – ces trois années-là – par l’afflux de malades en situation de détresse respiratoire ?
Ce retournement est sans doute aussi la conséquence délétère de l’épidémie de grippe H1N1 en 2009 qui n’a finalement pas eu lieu au niveau annoncé.
Le gouvernement aurait-il sur-réagi, comme le reproche lui en a été fait (par des commissions d’enquêtes parlementaires) ?
Au regard de la crise du covid-19, cela ne semble manifestement pas le cas mais la ministre de la Santé de l’époque – Roselyne Bachelot – a été très vite mise en cause pour un excès de précaution (et de dépenses de santé), voire des liens supposés avec l’industrie pharmaceutique. Cet épisode malheureux peut expliquer le recul de la prévention, voire le non-renouvellement de stocks d’équipements de protection des soignants, puisque les dépenses publiques considérables engagées en 2009 se sont – par chance finalement – révélées inutiles.
Concernant 2017, l’Insee souligne aussi que « le nombre de décès a tendance à augmenter depuis le début des années 2010 du fait de l’arrivée de la génération nombreuse du baby-boom à des âges de forte mortalité » (Insee, 2018). Cette caractéristique aggrave évidemment la situation quand survient la pandémie du covid-19. Autrement dit en 2020, non seulement le pays n’est plus suffisamment préparé – il a négligé la santé publique, a perdu sa culture de prévention et de soins précoces – mais, de plus, la structure démographique ne peut que favoriser la surmortalité.
Reste que cette surmortalité doit être évaluée à sa juste proportion. Si, en 2020, la France a enregistré le plus important nombre de décès depuis 1944 (658 000 contre 667 000), cela est intervenu dans un pays comptant désormais 67 millions d’habitants (contre 39 millions d’habitants en 1944). Rapporté à la population de 2020, le nombre de morts de 1944 aurait été de 1 116 000 (pour s’en tenir à la métropole), soit 1,7 fois plus que le nombre de décès effectivement enregistrés. Et si l’on s’en tient à 1946, première année de l’après-guerre, le différentiel est encore de 1,4 fois supérieur.
Pour autant la mortalité a bien augmenté en 2020 et, précisément, de 7,3 % par rapport à 2019, soit 45 000 personnes décédées de plus (Papon et Beaumel, 2021). Dans la seule France métropolitaine, la progression du nombre des décès s’élève même à 55 000 (Pinson et Meslé, 2021). Mais les auteurs précisent : « une partie de cette hausse – de l’ordre de 13 000 décès – est due au vieillissement de la population qui s’observe chaque année en l’absence de gain d’espérance de vie ». L’excès de mortalité attribuable aux épidémies de covid s’élève donc à un peu plus de 40 000 décès pour l’ensemble de l’année 2020, soit une surmortalité inférieure à celle enregistrée pour les épidémies de grippe jusque dans les années 1970 (voir le graphique 1).
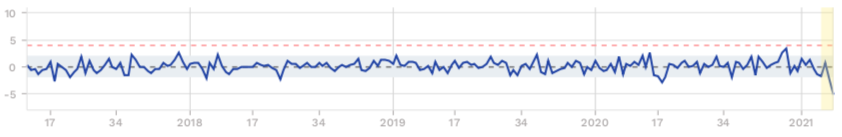
Les données collectées par le site Euromomo2 (qui produit des données comparées concernant la mortalité en Europe) montre clairement que ce surcroît de mortalité s’est produit en deux phases épidémiques distinctes, lors du printemps puis à l’automne. Il est également concentré dans les générations les plus âgées (voir le graphique 2). Sur les deux figures (ci-dessous), les traits pointillés rouges délimitent la zone de fluctuation normale de la mortalité. Seuls les points situés en dehors de cette zone indiquent une surmortalité significative.
Graphique 2 : L’évolution de la mortalité dans deux classes d’âges (France ; 2017-2021)
15-44 ans
75-84 ans
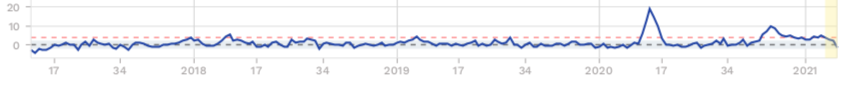
Lecture : mortalité moyenne (zone en bleu clair) ; augmentation significative de la mortalité (au-delà des pointillés rouges) ; données provisoires (zone en jaune). Les étiquettes (chiffres) des abscisses indiquent les semaines par année (à compter de la 17ème semaine de 2017).
Sources : Euromomo (graphiques d’excès de mortalité, datés de la semaine 6 de 2021 [7 février 2021])
En ligne : https://www.euromomo.eu/graphs-and-maps
Ainsi, les 75-84 ans connaissent un excès substantiel de mortalité de 18,7 % au printemps puis de 9,6 % à l’automne. Les 45-64 ans connaissent un excès de mortalité de 8,8 % au printemps. Les moins de 45 ans ne connaissent pas d’excès de mortalité.
Il y a 90 ans, Charles Nicolle, lauréat du prix Nobel de médecine, en 1928, pour ses travaux sur le typhus exanthématique, écrivait de façon prémonitoire : « Il y aura donc des maladies nouvelles. C’est un fait fatal. Un autre fait, aussi fatal, est que nous ne saurons jamais les dépister dès leur origine. Lorsque nous aurons notion de ces maladies, elles seront déjà toutes formées (…). Elles apparaîtront comme Athéna, sortant tout armée du cerveau de Zeus » (Nicolle, 1939).
La préoccupation essentielle de Nicolle était évidemment la lutte contre ces maladies. Déjà, il préconisait le dépistage et la quarantaine : « On protège contre un malade atteint d’une affection contagieuse, quel que soit le mode de la contagion, en l’isolant ou bien en soustrayant à son approche ses semblables indemnes. Lorsqu’il s’agit d’une maladie récemment importée qui n’a frappé qu’un ou quelques sujets, cette mesure, strictement appliquée, peut amener, à elle seule, l’avortement de l’épidémie » (Nicolle, 1939).
Manifestement à l’époque, personne n’envisageait de « confiner » toute une population. D’ailleurs, le « confinement général » des populations n’a jamais été pratiqué, pas même au moyen-âge, contrairement à ce qu’on a pu laisser entendre en 2020. Certes, il y a bien eu des confinements plus localisés, lorsque l’agent infectieux peut être circonscrit dans certains lieux. Pour Nicolle, ce qui joue un rôle primordial pour combattre la maladie, c’est « la rapidité du diagnostic (…). Plus vite la maladie est reconnue, plus vite on peut prendre les précautions utiles pour empêcher sa diffusion » (Nicolle, 1939). Mais tous ces principes semblaient oubliés au printemps 2020.
Face à l’épidémie de covid-19, le diagnostic systématique et la quarantaine des malades ont été privilégiés par plus d’un pays asiatique et, en Europe, notamment par l’Allemagne. Les autres pays, dont la France, ont semblé en proie à la panique. A tout le moins, dans le cas français, on peut parler d’un défaut d’anticipation, d’impréparation, dont la pénurie de matériels de protection et l’absence de mobilisation de tout le corps médical (voir ci-dessous) ont été les symptômes les plus visibles (Poulet-Gibot-Leclerc, 2020 ; Sawicki, 2020)3.
De façon plus conjoncturelle, on signalera aussi le refus de tirer des enseignements – pour la gestion de crise – de ce qui pourrait s’apparenter à des expériences in vivo, notamment la contamination par le covid-19 de plusieurs navires.
Le 5 février 2020, une vingtaine de passagers du Diamond Princess étant atteints par le covid-19, le ministre japonais de la Santé décidait la mise en quarantaine de ce paquebot dans le port de Yokohama. Les passagers étaient confinés dans leur cabine. Au total, quelque 712 personnes se révélaient « positives » au coronavirus sur 3 711 passagers et membres d’équipage. Si l’on considère que toutes ces personnes ont été exposées, on constate que seulement 20 % d’entre elles ont développé la maladie. Il y a eu au total 8 décès (soit 1 % de la population contaminée mais 2 pour mille des personnes exposées au virus)4.
Les passagers de ce navire formaient un échantillon très particulier avec un âge élevé. Parmi les cas positifs, plus de la moitié avaient 70 ans et plus. Autre donnée intéressante : l’enquête épidémiologique a révélé que près de 50 % des « positifs » étaient asymptomatiques mais contagieux (Mallapaty, 2020).
Le porte-avion Charles de Gaulle, immobilisé en rade de Toulon le 12 avril 2020, après une mission en mer d’un mois, constitue un autre cas éclairant sur cette épidémie. En effet, étant donné les conditions de promiscuité à bord de ce groupe aéronaval (le porte-avion et son escorte), il est certain que les marins et aviateurs ont été exposés au virus, tous et en permanence pendant un mois. A l’issue de ce mois d’exposition, le chef d’état-major des armées précisait le 19 avril 2020 que : 1 046 marins (sur les 1 760 du porte-avion) ont été testés « positifs » au coronavirus, soit 6 sur 10. Deux jours plus tôt, la ministre des Armées avait indiqué à l’Assemblée nationale qu’il y avait 1 081 cas positifs sur 2 010 tests réalisés au sein du groupe aéronaval, parmi lesquels 545 marins présentant des symptômes du covid-19, 24 hospitalisés et un en réanimation.
On conclut que près de la moitié des marins du groupe aéronaval, ou 4 sur 10 du seul porte-avion, étaient « négatifs » et donc naturellement immunisés (compte tenu de la promiscuité régnant sur les navires de guerre, tout l’équipage a été en contact répété avec le virus). Parmi les « positifs », pratiquement la moitié n’a développé aucun symptôme (soit le quart des marins) ; pour la plupart des autres, il s’agissait de symptômes légers ; 24, enfin, ont été hospitalisés soit 1 % des marins du groupe aéronaval.
Ces deux « expériences » conduisent à quelques conclusions évidentes. Pour le Charles-de-Gaulle et son escorte, après un mois d’exposition continue au virus : aucun décès. Dans les deux expériences, au moins la moitié des adultes en bonne santé sont naturellement résistants au virus et ne peuvent le transmettre aux autres.
Cela met à mal les « projections » alarmistes diffusées depuis le début de l’épidémie qui reposaient toutes sur l’hypothèse que tout le monde peut être contaminé puis contaminer les autres.
On peut surtout en déduire qu’il est inutile de confiner la population en dessous de 65 ans et en bonne santé. De plus, cette mesure est catastrophique car elle met en péril l’économie et abolit les libertés publiques. Cependant toute personne présentant des symptômes devrait être testée et, si elle se révèle « positive », elle doit être isolée et immédiatement traitée afin d’éviter les complications, a priori rares mais pas impossibles (1 % des cas pour le groupe aéronaval mais plus dans celui du Diamond Princess compte tenu de l’âge moyen des passagers).
Certes, dans un pays de 67 millions d’habitants, compte tenu de l’impréparation face au covid-19 et d’un système sanitaire affaibli, le fait que 1 % de la population doive potentiellement être pris en charge par l’hôpital, même non simultanément, a pu inquiéter et conduire à imposer, sans autre forme de raisonnement, un confinement généralisé.
Bien sûr, on pourra considérer l’expérience in vivo du Charles de Gaulle comme idéale car, à bord de ce navire, au contraire du Diamond Princess, il y avait probablement peu de personnes dont le système immunitaire était affaibli (asthmatiques, diabétiques, cancéreux, grand-âge…) ou présentant des comorbidités. En France, ce sont ces personnes qui sont décédées du covid-19, en trop grand nombre car le confinement général ne les a pas protégées efficacement.
L’expérience du Charles de Gaulle en apprend plus encore. En mer, cela arrive souvent que quelques marins malades doivent être évacués sans pour autant interrompre une mission. La décision de faire revenir le groupe aéronaval illustre donc la panique qui s’est emparée des dirigeants français face à ce virus, panique qui explique des décisions irrationnelles comme le confinement de tous, l’ « interdiction » faite aux malades de consulter dès les premiers symptômes et aux médecins de prescrire des médicaments, anciens et bien connus et a priori sans danger.
On ajoutera encore que, dès le début de la crise, selon les recommandations du Haut Conseil de la Santé Publique, il a été établi une liste des « personnes à risque » qu’il s’agissait de protéger (circulaire du ministère de la Santé du 19 mars 2020). Cette liste a été publiée au premier jour du confinement. En dehors des femmes enceintes, on y retrouve les « comorbidités » dont on a tant parlé par la suite. Dès lors, pourquoi ne pas avoir tenu compte de ces informations ? Puisque ces personnes – présentant le risque de développer une forme grave du covid-19 – étaient confinées chez elles, pourquoi avoir restreint la liberté des autres ? Notamment les enfants dont on savait, dès cette époque qu’ils n’étaient pas atteints par la maladie ? Dès lors : pourquoi avoir fermé les écoles ? Du fait de l’absence de débat parlementaire et d’une presse devenue uniforme concernant la crise sanitaire, aujourd’hui encore, ces questions évidentes n’ont jamais été clairement posées aux responsables et restent donc sans réponse.
De façon plus structurelle, la crise du covid-19 a montré aussi toutes les insuffisances du système français de santé.
Dès mars 2020, le système de santé est apparu incapable de faire face à la propagation de l’épidémie, notamment, aux besoins de diagnostic et à l’afflux de malades vers les urgences. Il est vrai, comme on le verra, qu’on a empêché la médecine de première ligne de jouer son rôle et que l’hôpital s’est retrouvé seul à devoir faire face. Ce choix – qui va au-delà de ce qu’on présente comme l’hospitalo-centrisme – explique une mise en confinement, sans aucun précédent, de tout le pays.
Pourtant, la France consacre plus de 11,3 % de son PIB à la santé, la part la plus élevée de l’Union européenne avec l’Allemagne (OCDE, 2019). Elle est un peu moins bien classée pour la part des dépenses de santé par habitant, étant devancée par l’Allemagne, l’Autriche, le Danemark, les Pays-Bas et la Suède.
Un tiers de dépenses concernent l’hôpital et, là aussi, la France n’est pas si mal placée comme le rappelle le chercheur et inspecteur à l’AP-HP5, Robert Holcman (2020) : « Les dépenses hospitalières françaises sont parmi les plus élevées au monde (…). Avec 4,4 % de son PIB affectés au système hospitalier, la France – comme le Japon – se situe à la troisième place », devançant l’Allemagne. Cet auteur indique encore que « les personnels hospitaliers (français) sont les plus nombreux des pays industrialisés ». Mais il pointe également leur mauvaise répartition et affectation, un déficit de personnels soignants, l’éparpillement géographique des établissements…
Comme on le sait, malgré – ou à cause de – réformes récurrentes, le pilotage des hôpitaux publics, leur organisation, leur financement, sont devenus problématiques.
Cela a conduit à une réduction importante du nombre de lits. Sans parler de la bureaucratie de la santé, extrêmement normée, pesante, lente. Ainsi, tel praticien hospitalier dénonçait lors du premier confinement le « grand pouvoir de nuisance » des Agences régionales de santé (il visait celle du Centre-Val de Loire) et des « procédures totalement anachroniques [qui] étouffent le bon sens et donc l’efficacité » (Potet, 2020). Tous ces éléments expliquent la crise de l’hôpital – et du système de santé – qui culminait à la veille de l’actuelle épidémie et, logiquement, les difficultés face à celle-ci, compte tenu de la profonde « dysorganisation » du système hospitalier (Holcman, 2018 ; Bergeron et al., 2020) et en dépit du professionnalisme et du dévouement des équipes d’urgence. Le rapport Pittet (2020), commandé par l’exécutif pour évaluer la gestion de la crise sanitaire par les pouvoirs publics, a admis de même – en termes prudents – « des faiblesses structurelles dans la gouvernance » (pour ne pas évoquer la « complexité » et les difficultés plus conjoncturelles qu’il pointe également).
Au début de l’été 2020, le « Ségur de la santé » – apparenté à une négociation collective –, qui a conduit à revaloriser les rémunérations des soignants, devait engager également une nouvelle réforme hospitalière et revoir notamment le nombre de lits qui a été drastiquement réduit au fil des années alors que la population française augmente et vieillit. Si celle-ci se fait attendre, ce ne sont pourtant pas les réformes hospitalières qui ont manqué depuis vint ans : lois Kouchner, Mattei, Bertrand, Bachelot, Touraine, Buzyn. Sans doute, faudrait-il évoquer encore les réformes récurrentes de la Sécurité sociale et leurs effets pervers ou inattendus. Une double logique comptable et « consumériste », selon le terme de l’économiste Elie Cohen, a « conduit à privilégier le prix le plus bas pour le service rendu [mais aussi à de nombreux déremboursements pour les patients] plutôt que l’acceptation d’un surprix pour atteindre des objectifs écologiques, de production de proximité et de soutien de l’emploi local » (Cohen, 2020). Il s’en est suivi une délocalisation d’une grande partie de l’industrie pharmaceutique et à des relations de plus en plus asymétriques entre les grands laboratoires et la recherche médicale française.
Malgré ces évolutions et difficultés structurelles, l’incapacité des hôpitaux à faire face à la crise n’a pas été générale comme le montrent les statistiques hospitalières.
(cf Partie II)
Dominique Andolfatto, professeur de science politique
Credespo, Université de Bourgogne Franche-Comté
dominique.andolfatto@u-bourgogne.fr
Dominique Labbé, chercheur en science politique
Institut d’Etudes Politiques de Grenoble (1976-2020)
dominiquelabbe@umrpacte.fr
1 Ce texte reprend une communication présentée au 8ème congrès de l’Association belge de science politique (7-9 avril 2021), section thématique « Crise du COVID et résistances » (animée par Yves Deloye, IEP de Bordeaux, et Jean-Michel De Waele, ULB)
2 European mortality monitoring activity. Réseau regroupant 27 offices statistiques nationaux concernant la mortalité.
3 Voir également les rapports d’enquête de l’Assemblée nationale et du Sénat, tout particulièrement sévères concernant cette impréparation mais moins critiques sur les choix sanitaires. Le rapport du Sénat, en particulier, dénonce « un ministère [de la Santé]… tardivement engagé dans la lutte contre l’épidémie », « une préparation inadapté du système public de soins au risque épidémique marqué par un fort tropisme hospitalier », « un défaut de vigilance à l’égard des plus vulnérables qui a conduit à un lourd bilan humain ».
4 Nombre de morts au 23 mars 2020 (dernier chiffre disponible, selon le magazine britannique en ligne Ship Technology, tous les passagers du navire ayant finalement débarqué le 27 février).
5 Assistance publique – Hôpitaux de Paris.
Les lois se succèdent depuis l’élection d’Emmanuel Macron en 2017, mais le bilan du président de la République reste maigre...
C’est sans aucun doute la première manifestation politique de Bruno Retailleau comme président de parti. Elle a pris la forme...
Au moment de la relance d’un débat national initié par le Premier ministre François Bayrou sur « l’identité nationale »,...
Écrire une contribution sur Jacques Pilhan, ce communicant politique qui traversa la vie sociale et politique de 1981 à 1998,...

La Revue Politique et Parlementaire
10 rue du Colisée 75008 Paris
Email : contact@revuepolitique.fr
Téléphone : 01 76 47 09 30